L’adenoma paratiroideo è un tumore benigno non facile da diagnosticare e da tenere sotto controllo. Nella maggior parte dei casi si cura. Non sempre è legato a cattive abitudini alimentari e stili di vita. Inoltre, la possibilità che diventi un tumore maligno è incerta
La tiroide è la ghiandola endocrina responsabile della produzione di ormoni. Si trova alla base anteriore del collo e secerne l’ormone tiroideo, importante per la regolazione del metabolismo, essenziale per l’accrescimento dell’organismo e per lo sviluppo del sistema nervoso.
Una ridotta, quanto una eccessiva attività di questa ghiandola può causare problemi di salute o essere campanello di allarme di altre patologie o disturbi. Stile di vita, alimentazione scorretta e comportamenti nocivi possono contribuire allo sviluppo di alcune disfunzioni tiroidee. Ma anche alcuni falsi miti possono rivelarsi dannosi. Per esempio, non è sufficiente una vacanza al mare o vivere in prossimità della fascia costiera per farsi una bella scorpacciata di iodio. Così come non è vero che una assunzione eccessiva di iodio o di integratori a base di iodio faccia bene alla tiroide. Anzi, l’eccesso di iodio è una delle possibili cause dell’ipertiroidismo. E l’ipertiroidismo può essere causa di alcune patologie, come l’adenoma paratiroideo. Cerchiamo di comprendere quali possono essere i sintomi e come intervenire. (Qui una guida per capire di quanto iodio abbiamo bisogno).
Cos’è l’adenoma paratiroideo
L’adenoma paratiroideo è un tumore benigno della paratiroide. Consiste nell’aumento volumetrico di una paratiroide, anche se – precisano gli esperti dell’Irccs Humanitas – non sono infrequenti casi bilaterali. L’adenoma è dovuto a una proliferazione neoplastica che determina quindi una sindrome da iperparatiroidismo primario con conseguente aumento del paratormone PTH (detto anche PHT). I microadenomi sono tumori che pesano meno di 0,1 grammi, mentre un adenoma gigante supera i 2 grammi.
Nel 75% dei casi è coinvolta una delle paratiroidi inferiori. Nel 15% dei casi è coinvolta una delle paratiroidi superiori, mentre nel 10% dei casi circa vi è coinvolgimento di paratiroidi con localizzazione “anomala”, per esempio intratiroidea o intra mediastinica.
Gli adenomi sono più comuni nei pazienti dai 50 ai 70 anni. Colpisce le donne 3 volte più spesso degli uomini.
Cosa accade in caso di adenoma paratiroideo
Le ghiandole paratiroidi sono piccole strutture di forma ovale che si trovano vicino alla tiroide. L’85% dei pazienti ha 4 ghiandole, con 2 superiori e 2 inferiori. Le ghiandole paratiroidi mantengono livelli adeguati di calcio e fosforo nel corpo, disattivando o attivando la secrezione dell’ormone paratiroideo (PTH). Questo ormone serve all’organismo per regolare i livelli di calcio nei tessuti e nel sangue. Il calcio è fondamentale per il controllo di numerose funzioni, tra le quali l’attività muscolare, la trasmissione degli impulsi nervosi e il mantenimento della qualità dell’osso. Quando una o più paratiroidi producono in modo incontrollato PTH ne consegue un aumento dei livelli di calcio nel sangue (si parla di ipercalcemia).
Come riconoscere i sintomi dell’adenoma paratiroideo
L’ormone paratiroideo svolge un ruolo vitale nel metabolismo del calcio e del fosforo agendo nei reni, nell’intestino e nelle ossa. Riconoscere i sintomi non è semplice, poiché molti pazienti con adenoma paratiroideo sono asintomatici, con ipercalcemia scoperta per caso durante un normale controllo ematico. Per questo è importante cogliere anche i minimi segnali e tenere sotto controllo la tiroide a cominciare dai 50 anni, soprattutto quando si è pazienti più a rischio.
I sintomi dell’adenoma paratiroideo
I sintomi possono essere così lievi e aspecifici da non sembrare correlati alla funzione paratiroidea.
I sintomi e i disturbi da non sottovalutare sono:
- Osteoporosi
- Calcoli renali
- Minzione eccessiva
- Dolore addominale
- Facilità alla stanchezza o debolezza
- Depressione o dimenticanza
- Dolore osseo e articolare
- Nausea
- Vomito o perdita di appetito
- Malattia cardiovascolare
Troppo calcio è un sintomo di problemi alla tiroide?
Il legame di causa ed effetto non è chiaro, tuttavia alti livelli di calcio sono associati a condizioni cardiovascolari, come l’ipertensione e alcuni tipi di malattie cardiache. Aumenti più estremi del calcio possono causare complicazioni come aritmie cardiache, coma e morte.
L’eccesso di calcio può essere la causa di infiammazioni in corso o malfunzionamento della tiroide. Questa condizione in genere si presenta con sintomi come stitichezza, acidità gastrica, nausea, problemi allo stomaco.
Le cause dell’adenoma paratiroideo
Nella maggior parte dei pazienti le cause dell’adenoma paratiroideo non sono spiegabili o note. Humanitas ne cita alcune che si possono spiegare in una pregressa radioterapia che può predisporre un paziente a malattia paratiroidea. La carenza di calcio a lungo termine può anche provocare una malattia paratiroidea a causa della stimolazione cronica del PTH.
Quindi, bisogna prestare attenzione quando:
- Si è stati sottoposti a radioterapia;
- Si è soggetti con carenza di calcio a lungo termine.
Le cause dell’ipertiroidismo
L’adenoma paratiroideo può essere legato a una condizione di ipertiroidismo. L’Istituto Superiore di Sanità (Iss) osserva che questa tipologia di disfunzioni alla tiroide può essere riconducibile ad alcune cause e fattori, quali:
- Età (Dopo i 50 anni aumenta il rischio);
- Genere (Le donne hanno una probabilità superiore degli uomini di sviluppare una disfunzione tiroidea);
- Precedenti familiari o personali (Il rischio aumenta se si sono avuti problemi alla tiroide durante la gravidanza, oppure se alcuni familiari ne hanno sofferto);
- Fumo di sigaretta (I fumatori, o ex fumatori, hanno un rischio maggiore di sviluppare una disfunzione tiroidea autoimmune);
- Farmaci (L’assunzione di alcuni farmaci o particolari trattamenti);
- Uso eccessivo di integratori di iodio o alimenti a base di iodio.
Altre cause dell’ipertiroidismo
Altre cause possono portare all’ipertiroidismo, da non confondere con adenoma paratiroideo benigno. Cerchiamo di fare il punto e capire come cogliere i sintomi.
- Morbo di Basedow-Graves
È una delle cause più comuni di ipertiroidismo. Si tratta di una malattia autoimmune in cui il sistema immunitario attacca per errore la tiroide inducendola a produrre troppi ormoni tiroidei. Il morbo di Basedow-Graves può manifestarsi a qualsiasi età ed è più frequente nei fumatori. Si ritiene che una combinazione di fattori genetici e ambientali sia la causa di questo morbo.
- Tiroiditi (infiammazioni della tiroide)
Possono causare livelli anormali (alti o bassi) di ormoni tiroidei nel sangue.
- Noduli alla tiroide
In alcuni casi iniziano a produrre ormoni tiroidei causando i sintomi tipici dell’ipertiroidismo.
- Uso di integratori di iodio
Lo iodio contenuto nel cibo è utilizzato dalla tiroide per produrre ormoni, quindi l’assunzione non controllata o eccessiva di integratori di iodio può stimolare l’attività della tiroide.
- Ingestione accidentale di tessuto tiroideo negli alimenti (ad esempio, hamburger tossico).
- Assunzione di amiodarone
Questo farmaco, impiegato per controllare il battito cardiaco irregolare, contiene una gran quantità di iodio che può indurre alterazioni della funzione tiroidea.
- Cancro follicolare della tiroide
È provocato dalla crescita anomala di un gruppo di cellule della tiroide che iniziano a produrre ormoni tiroidei.
Troppo sale iodato fa male?
L’eccessiva assunzione di iodio (sia tramite alimentazione che attraverso integratori) può causare ipertiroidismo e adenoma paratiroideo, soprattutto in soggetti predisposti o con precedenti episodi di disfunzioni tiroidee. Ma colpisce anche soggetti con normale funzionalità tiroidea. Per questo medici e nutrizionisti consigliano di non abusare con il sale iodato e gli integratori come fucus o laminaria.
Cosa fare in caso di sospetto adenoma tiroideo
In presenza di segni o sintomi di iperparatiroidismo bisogna consultare il medico. A questo punto il medico potrebbe prescrivere dei primi esami:
- Analisi del sangue
L’ipercalcemia e l’ipofosforemia sono osservate nella normale routine degli esami ematochimici, segno iniziale più comune di iperparatiroidismo. Il livello di PTH, successivamente misurato, solitamente è elevato in caso di troppo calcio o fosforo.
- Esami delle urine
Potrà essere richiesta la raccolta delle urine per verificare l’eventuale presenza di ipercalciuria e iperfostaturia.
Una volta raccolti i primi dati, il medico valuterà la possibilità di prescrivere altri esami più specifici, che possono essere i seguenti.
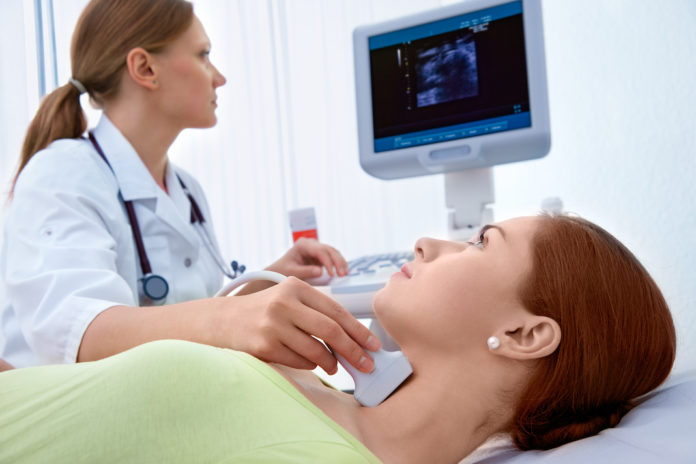
- Ecografia collo
Le paratiroidi normali sono generalmente troppo piccole per essere rilevate agli ultrasuoni. La visualizzazione di questa ghiandola dovrebbe sollevare sospetti per un processo patologico. L’ecografia da sola ha una sensibilità che va dal 60% all’80%.
- Scintigrafia 99mTc-Sestamibi
È una scansione tridimensionale che migliora la visualizzazione delle ghiandole paratiroidi. Ha una sensibilità dal 91% al 98% per l’identificazione degli adenomi paratiroidei.
- TAC e Risonanza magnetica collo
Possono avere un ruolo più benefico nella localizzazione delle ghiandole ectopiche dopo la paratiroidectomia fallita.
Come si cura l’adenoma paratiroideo
- Intervento chirurgico
Il trattamento chirurgico viene effettuato dall’otorinolaringoiatra che si occupa di chirurgia del distretto testa-collo. L’intervento viene proposto in presenza di livelli particolarmente elevati di calcio o in tutti quei pazienti in cui la malattia abbia determinato osteoporosi o la comparsa di calcoli renali.
L’intervento si chiama paratiroidectomia minimamente invasiva e consiste nell’asportare l’adenoma mediante una piccola incisione alla base del collo. Durante l’intervento è possibile avere una conferma della riuscita dell’operazione in quanto il PTH ha breve emivita, ovvero se viene asportata con successo la paratiroide che funziona troppo, il valore del PTH diminuisce di almeno il 50% dopo circa 10 minuti.
- Cura farmacologica
Nel caso il paziente non sia candidabile all’intervento è possibile utilizzare:
- Farmaci calciomimetici, che simulando la presenza di calcio nel sangue, riducono l’iperattività delle paratiroidi;
- Bifosfonati, che aiutano a prevenire la perdita di calcio nelle ossa e riducono la calcemia.
L’adenoma paratiroideo può diventare un tumore maligno?
La dottoressa Elena Pardi, del Dipartimento di Medicina Clinica e Sperimentale, Università di Pisa, chiarisce che il potenziale maligno è incerto. In un articolo per la Società Italiana Endocrinologia (Sie) l’esperta fa delle distinzioni importanti.
L’iperparatiroidismo primario (IPP) è causato da neoplasie delle paratiroidi che, nella maggior parte dei casi (85%) sono adenomi benigni o iperplasie benigne (10-15%). Poi vi è un 2-3% di cosiddetti adenomi atipici e, molto raramente (meno dell’1% di casi) si presenta in carcinomi.
L’adenoma atipico è un tumore che presenta un potenziale maligno incerto, possedendo caratteristiche morfologiche, sia a livello macroscopico che microscopico, intermedie tra l’adenoma paratiroideo e il carcinoma.
All’esame istologico, in assenza di segni inequivocabili di crescita invasiva, non è possibile porre la diagnosi di carcinoma. Il profilo clinico e biochimico dei pazienti con adenomi atipici è più simile a quello dei pazienti con carcinoma, in quanto caratterizzato da un ipertiroidismo primario con coinvolgimento osseo e renale, moderata ipercalcemia e livelli elevati di PTH.
“Tuttavia – osserva la dottoressa Pardi – al contrario dei pazienti con carcinoma, la maggior parte dei pazienti con adenoma atipico (96%) guarisce dopo intervento di resezione del tumore. Risulta chiaro che riuscire a differenziare l’adenoma atipico dagli altri due tipi di tumori presenti nell’ipertiroidismo primario rappresenti un’importante sfida diagnostica per il clinico che dovrà indirizzare i pazienti più critici ad un endocrino chirurgo esperto. Il riscontro intraoperatorio di aderenze tissutali, interruzione della capsula, linfoadenopatia, suggeriscono al chirurgo l’opportunità di eseguire una resezione en bloc che prevede la rimozione, oltre alla ghiandola paratiroidea affetta, del lobo tiroideo ipsilaterale ed eventualmente dei tessuti adiacenti”.
Il Manuale medico Msd ricorda che la scoperta di un certo numero di mutazioni in geni del cancro stabiliti nelle cellule di carcinoma paratiroideo aumenta la speranza di nuovi trattamenti utilizzando agenti terapeutici mirati sviluppati per altri tipi di tumori. Mutazioni germinali insospettate sono state scoperte anche in una minoranza di pazienti con cancro paratiroideo. Lo screening genetico dei membri della famiglia del paziente in casi selezionati viene raccomandato.
Diagnosi dell’adenoma paratiroideo e malasanità
Come abbiamo visto la diagnosi è fondamentale. Gli adenomi atipici sono più delicati e insidiosi. Spesso però la riuscita di una diagnosi dipende anche dall’efficienza degli strumenti diagnostici. Lo studio legale Marzorati riporta alcune problematiche che si possono configurare come questioni di malasanità.
L’ospedale, sia pubblico che privato, nel quale il paziente è stato curato o al quale si è rivolto per effettuare le visite o l’intervento chirurgico, può essere chiamato a rispondere dei danni patiti per un caso di malasanità e, quindi, del risarcimento.
Nell’ecografia del collo, fanno notare i legali, l’ospedale può rispondere in caso di:
- Macchinario per la risonanza magnetica non funzionante;
- Uso non corretto dei macchinari;
- Malfunzionamenti o mancanza di dispositivi di sicurezza;
- Infezioni nosocomiali;
- Scambio di materiale organico (esempio, biopsie);
- Carenze di personale;
- Dismissioni di reparti;
- Perdita di documentazione.
Il monitoraggio in caso di adenomi atipici
La dottoressa Pardi avverte: tutti i pazienti con adenoma atipico dovrebbero eseguire l’analisi mutazionale germinale del gene CDC73. In caso di test negativo, il monitoraggio biochimico dei pazienti dovrebbe essere eseguito per almeno 10 anni dopo l’intervento insieme al controllo ecografico del collo. In caso di test genetico positivo, è opportuno eseguire uno screening strumentale per escludere i tumori associati a HPT-JT (tumori ossificanti della mandibola/mascella, uterini e lesioni renali).
Inoltre, durante il follow-up è opportuno eseguire uno screening periodico per identificare eventuali recidive di IPP e/o la comparsa di tumori associati a HPT-JT. Il test genetico dovrebbe anche essere offerto ai familiari di primo grado anche se asintomatici.