Sì al paracetamolo e no agli antibiotici per curare a casa i sintomi del Covid, ma se la saturazione dell’ossigeno è inferiore o uguale al 92% il medico valuta se ricoverare il paziente o disporre l’ossigenoterapia domestica. Bocciato l’uso dell’eparina e l’assunzione di integratori alimentare e supplementi vitaminici, inclusa la vitamina D e la lattoferrina.
Il ministero della Salute ha aggiornato le Linee guida per le cure domiciliari dei pazienti affetti da Covid-19 e sono rivolte al Medico di medicina generale (MMG) o al del Pediatra di libera scelta (PLS) ma anche ai caregiver, agli infermieri e ai pazienti stessi.
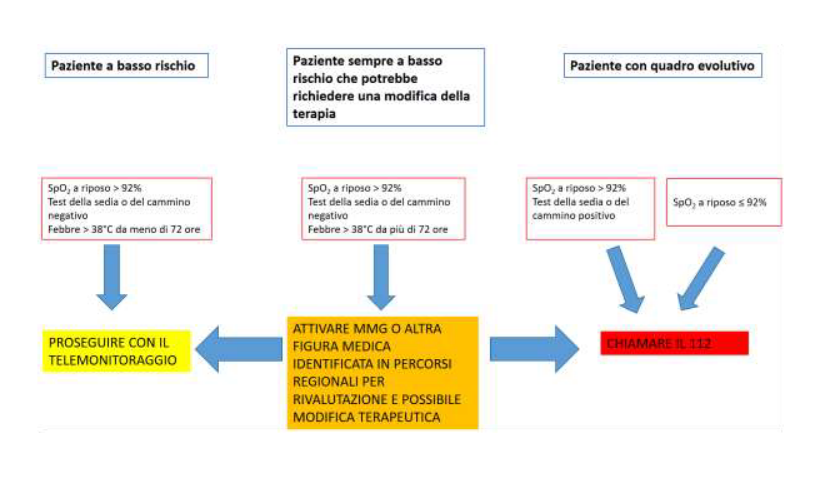
Nello schema riportato di seguito c’è una rappresentazione schematica del monitoraggio “del soggetto infettato da SARS–CoV–2 e della dinamica possibilità di transizione da paziente a basso rischio a paziente con un quadro in evoluzione peggiorativa tale da richiedere o una modifica della terapia o un riferimento a strutture di pronto soccorso”:
*SpO2= Saturazione dell’ossigeno
**Il test della sedia si effettua utilizzando una sedia senza braccioli alta circa 50cm, appoggiata alla parete. Il paziente senza l’aiuto delle mani e delle braccia con le gambe aperte al livello dei fianchi, deve effettuare in un minuto il maggior numero di ripetizioni alzandosi e sedendosi con gambe piegate a 90 gradi, monitorando la saturazione dell’ossigeno e la frequenza cardiaca.
***Il test del cammino mira a valutare la distanza che il paziente è in grado di percorrere, camminando il più velocemente possibile per sei minuti su una superficie piana, usufruendo di tutte le interruzioni che ritiene necessarie durante il percorso. Insieme alla distanza percorsa il medico può valutare l’eventuale comparsa/entità di variazioni della frequenza cardiaca e/o di desaturazioni emoglobiniche, misurate attraverso il pulsossimetro o saturimetro.
L’andamento della malattia, che deve essere monitorata e accertata dal medico o dal pediatra, segue diversi stadi così riassunti:
Quale terapia farmacologica in base ai sintomi
Ma quale terapia farmacologica il medico deve seguire? Facciamo prima una premessa, per caso lieve si intende: presenza di sintomi come febbre (>37.5°C), malessere, tosse, faringodinia,congestione nasale, cefalea, mialgie, diarrea, anosmia, disgeusia, in assenza di dispnea, disidratazione, alterazione dello stato di coscienza. In linea generale, per soggetti con queste caratteristiche cliniche non è indicata alcuna terapia al di fuori di una eventuale terapia sintomatica di supporto.
Invece nei soggetti a domicilio asintomatici o paucisintomatici, sulla base delle informazioni e dei dati attualmente disponibili, si forniscono le seguenti indicazioni di gestione clinica:
- vigile attesa (intesa come costante monitoraggio dei parametri vitali e delle condizioni cliniche del paziente);• misurazione periodica della saturazione dell’ossigeno tramite pulsossimetria;• trattamenti sintomatici (ad esempio paracetamolo o FANS in caso di febbre o dolori articolari o muscolari, a meno che non esista chiara controindicazione all’uso). Altri farmaci sintomatici potranno essere utilizzati su giudizio clinico;• appropriate idratazione e nutrizione, in particolare nei pazienti anziani. Nel paziente immobilizzato, visto l’aumentato rischio di sarcopenia va garantito un appropriato apporto proteico;
• promuovere, nei limiti consentiti dalle condizioni cliniche del paziente, l’attività fisica a domicilio che, anche se limitata, contribuisce a prevenire le conseguenze dell’immobilizzazione e dell’allettamento e può consentire una riduzione dell’indicazione all’utilizzo dell’eparina;
• raccomandare di assumere preferenzialmente, durante il riposo e compatibilmente con le condizioni del paziente, la posizione prona;
• valutazione, nei pazienti a rischio di progressione di malattia, della possibilità di trattamento precoce con anticorpi monoclonali da parte delle strutture abilitate alla prescrizione;
• i pazienti in trattamento immunosoppressivo cronico in ragione di un precedente trapianto di organo solido piuttosto che per malattie a patogenesi immunomediata, potranno proseguire il trattamento farmacologico in corso a meno di diversa indicazione da parte dello specialista curante;
• non utilizzare routinariamente corticosteroidi. L’uso dei corticosteroidi è raccomandato esclusivamente nei soggetti con malattia COVID-19 grave che necessitano di supplementazione di ossigeno. L’impiego di tali farmaci a domicilio può essere considerato solo in pazienti con fattori di rischio di progressione di malattia verso forme severe, in presenza di un peggioramento dei parametri pulsossimetrici che richieda l’ossigenoterapia ove non sia possibile nell’immediato il ricovero per sovraccarico delle strutture ospedaliere. L’utilizzo della terapia precoce con steroidi si è rivelata inutile se non dannosa in quanto in grado di inficiare lo sviluppo di un’adeguata risposta immunitaria;• non utilizzare eparina. L’uso di tale farmaco è indicato solo nei soggetti immobilizzati per l’infezione in atto;
• evitare l’uso empirico di antibiotici. La mancanza di un solido razionale e l’assenza di prove di efficacia nel trattamento di pazienti con la sola infezione virale da SARS-CoV2 non consentono di raccomandare l’utilizzo degli antibiotici, da soli o associati ad altri farmaci. Un ingiustificato utilizzo degli antibiotici può, inoltre, determinare l’insorgenza e il propagarsi di resistenze batteriche che potrebbero compromettere la risposta a terapie antibiotiche future. Il loro eventuale utilizzo è da riservare esclusivamente ai casi nei quali l’infezione batterica sia stata dimostrata da un esame 12 microbiologico e a quelli in cui il quadro clinico ponga il fondato sospetto di una sovrapposizione batterica;
• non utilizzare idrossiclorochina la cui efficacia non è stata confermata in nessuno degli studi clinici randomizzati fino ad ora condotti;
• non somministrare farmaci mediante aerosol se in isolamento con altri conviventi per il rischio di diffusione del virus nell’ambiente;
• non modificare, a meno di stringente ragione clinica, le terapie croniche in atto per altre patologie (es. terapie antiipertensive, ipolipemizzanti, ipoglicemizzanti, anticoagulanti o antiaggreganti, terapie psicotrope), in quanto si rischierebbe di provocare aggravamenti di condizioni preesistenti che possono avere anche un importante impatto sulla prognosi;
• evitare l’uso di benzodiazepine, soprattutto ad alto dosaggio, in considerazione dei possibili rischi di depressione respiratoria. Si segnala che non esistono, a oggi, evidenze solide e incontrovertibili (ovvero derivanti da studi clinici controllati) di efficacia di supplementi vitaminici e integratori alimentari (ad esempio vitamine, inclusa vitamina D, lattoferrina, quercitina), il cui utilizzo per questa indicazione non è, quindi, raccomandato.
Quando possono essere assunti i monoclonali?
Spiegano le Linee guida: “In accordo con le specifiche determine autorizzative dell’AIFA, la selezione del paziente da trattare con anticorpi monoclonali è affidata ai MMG, ai PLS, ai medici delle USCA(R) e, in generale, ai medici che abbiano l’opportunità di entrare in contatto con pazienti affetti da COVID di recente insorgenza e con sintomi lievi-moderati. Questi devono essere indirizzati rapidamente ai centri regionali abilitati alla prescrizione degli anticorpi monoclonali per il COVID-19 soggetti a registro di monitoraggio AIFA.
La terapia con anticorpi monoclonali anti SARS-CoV-2 deve essere riservata, in base alle evidenze di letteratura, a pazienti con COVID di recente insorgenza (al meglio entro 72 ore dalla diagnosi d’infezione da SARS-CoV-2 e comunque sintomatici da non oltre 10 giorni) con infezione confermata da SARS-CoV-2 e definiti ad alto rischio di sviluppare forme gravi in accordo alle determine autorizzative per la presenza delle condizioni elencate nell’apposita scheda riportata a pagina 22 del documento”.